COSA SONO?
Le piaghe da decubito, chiamate anche lesioni da pressione o ulcere da decubito, sono parti di pelle danneggiate da una pressione che interrompe il flusso sanguigno diretto verso una qualche zona dell’organismo.
Possono manifestarsi in vari livelli di gravità, da semplici chiazze della pelle a piaghe aperte con esposizione di ossa e muscoli.
PERCHE' SI FORMANO?
L'organo che viene colpito da questa patologia è LA PELLE. Essa svolge molte importanti funzioni: provvedere al mantenimento della temperatura del nostro corpo ed è una valida barriera per germi e liquidi. La pelle è attraversata in ogni punto da vasi sanguigni piccolissimi, arteriosi e venosi. Il sangue che arriva attraverso quelli arteriosi porta ossigeno e nutrimento alle cellule che compongono la pelle, mentre il sangue che ritorna al cuore attraverso i vasi venosi, porta con sé tutte le scorie. Anche il più piccolo tratto della pelle ha bisogno di questo equilibrio, altrimenti si mette a repentaglio la vita stessa delle cellule. Lo stesso bisogno esiste a livello dei tessuti che si trovano tra la pelle e l'osso: i muscoli e il grasso.
Quando una persona resta troppo a lungo nella stessa posizione, la pressione che viene esercitata dalle prominenze ossee sulla pelle e sulle parti molli ostacola la circolazione del sangue; ciò provocherà una mancanza di ossigeno e di nutrimento ed un accumulo di scorie nelle cellule.
Questa patologia si verifica soprattutto negli anziani poiché sono soggetti:
- costretti a letto
- che usano la sedia a rotelle,
- non in grado di cambiare posizione.
Le piaghe da decubito possono svilupparsi velocemente, progrediscono altrettanto rapidamente e spesso non guariscono con facilità.
Le zone più colpite sono la pelle di:
natiche (sedere), cosce, talloni.
Senza una sufficiente irrorazione sanguigna il tessuto colpito muore, per questo, gli esperti ritengono fondamentale la loro prevenzione.
CAUSE
Le piaghe da decubito sono causate da una pressione esercitata su parti specifiche del corpo. Questa pressione interrompe il flusso di sangue all’area di pelle interessata, sangue che contiene l’ossigeno e gli altri nutrienti necessari per mantenere il tessuto in salute.
Senza un flusso costante di sangue, il tessuto si danneggia fino a morire.
L’assenza di flusso ematico comporta anche che la pelle non disponga più dei globuli bianchi, le cellule del sangue che combattono le infezioni e quindi, una volta sviluppata, la piaga può essere infettata da batteri.
I soggetti con normale mobilità non sviluppano ovviamente piaghe da decubito, perché il corpo compie automaticamente centinaia di movimenti regolari che impediscono accumuli di pressione su aree specifiche.
Le piaghe da decubito possono essere causate da:
- pressione causata da una superficie dura, come un letto o una sedia a rotelle,
- pressione esercitata sulla pelle da movimenti involontari, come spasmi muscolari,
- umidità, che può favorire la lacerazione dello strato esterno della pelle (epidermide).
Il tempo necessario per lo sviluppo di una piaga da decubito dipende da:
- entità della pressione,
- vulnerabilità della pelle di un soggetto.
Individuiamo infine tre tipi principali di pressione in grado di portare allo sviluppo di piaghe da decubito:
- pressione protratta del corpo su una superficie più o meno rigida;
- pressione che si verifica quando gli strati di pelle sono costretti a scorrere uno sull’altro o sugli strati più profondi di tessuto, per esempio quando si scivola o quando il paziente viene aiutato a uscire dal letto o dalla sedia a rotelle;
- pressione causata dallo sfregamento della pelle contro un’altra superfice (attrito), ad esempio un materasso o gli indumenti.
FATTORI DI RISCHIO
Sono numerosi i fattori che aumentano il rischio di sviluppare piaghe da decubito, ma in particolare ricordiamo:
- problemi di mobilità, cioè qualunque limitazione al movimento di parte o di tutto il corpo,
- carenze nutrizionali, perchè la salute della pelle ha bisogno di nutrienti che richiedono l’assunzione di una dieta adeguata,
- condizioni patologiche sottostanti che interferiscono con il flusso sanguigno o che rendono la pelle più suscettibile a piaghe e danni,
- età maggiore di 70 anni,
- incontinenza urinaria o fecale,
- condizioni mentali gravemente deteriorate.
- Problemi di mobilità.
Gli elementi che più comunemente possono ridurre la mobilità sono:
- lesioni del midollo spinale che causano la paralisi di alcuni o tutti gli arti,
- danni cerebrali causati da eventi come ictus o traumi cranici gravi, tali da determinare paralisi,
- condizioni che causano danni progressivi dei circuiti neurologici che servono a muovere parti del corpo, come il morbo di Alzheimer, la sclerosi multipla o il morbo di Parkinson,
- dolori severi, tali da rendere difficoltoso il movimento di parte o tutto il corpo,
- fratture ossee,
- convalescenza da interventi chirurgici,
- stati di coma,
- condizioni che ostacolano i movimenti di articolazioni e ossa, come l’artrite reumatoide.
- Malnutrizione.
Condizioni di salute
Le condizioni di salute che possono rendere una persona più vulnerabile alle piaghe da decubito includono:
- diabete tipo 1 e tipo 2;
- l’iperglicemia associata al diabete può alterare il flusso sanguigno,
- arteriopatia periferica; le arterie delle gambe si restringono per l’accumulo di sostanze grasse,
- insufficienza cardiaca; precedenti sofferenze cardiache ne riducono la capacità di pompare quantità adeguate di sangue nel corpo,
- insufficienza renale; il rene perde la maggior parte delle proprie funzionalità, con possibili accumuli nel sangue di tossine pericolose che possono causare danni tessutali,
- broncopneumopatia cronica ostruttiva; si tratta di un gruppo di malattie polmonari che determinano bassi livelli di ossigeno nel sangue, che possono rendere la pelle più vulnerabile.
Invecchiamento della pelle
L’invecchiamento rende la pelle più vulnerabile alle piaghe da decubito poiché,
con l’età, la pelle perde parte della propria elasticità, diventando più suscettibile ai danni di qualsiasi natura. Inoltre, l’età determina una riduzione del flusso sanguigno alla pelle,
e la quantità di grasso sotto la pelle tende a ridursi nel tempo.
Incontinenza
Con l’incontinenza sia urinaria (perdita del controllo della vescica) che fecale (perdita del controllo anale), alcune aree della pelle possono diventare umide e vulnerabili alle infezioni, condizioni predisponenti le piaghe da decubito.
Condizioni di salute mentale
I soggetti con gravi problemi mentali come la schizofrenia sono più a rischio di sviluppare piaghe da decubito per vari motivi. In particolare:
tendono ad alimentarsi in modo disordinato ed esponendosi a carenze,
hanno spesso altre malattie associate, come il diabete o l’incontinenza,
possono trascurare la propria igiene personale, aumentando la suscettibilità della pelle a traumi e infezioni.
SINTOMI
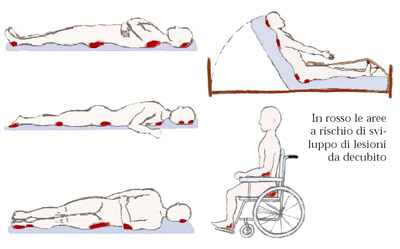
Le parti del corpo più a rischio di piaghe da decubito sono quelle non protette dal grasso corporeo e in contatto diretto con una superficie di sostegno, come il letto o la carrozzina.
Per esempio, se un soggetto è immobilizzato a letto, è a rischio di piaghe da decubito nelle sedi seguenti: spalle o scapole, gomiti, nuca, bordo delle orecchie, ginocchia, caviglie o dita dei piedi, colonna vertebrale, coccige (l’ossicino alla fine della colonna).
Se costretti in carrozzina, il rischio riguarda: glutei, braccia, gambe, anca.
Quando chiamare il medico
Chiamate immediatamente il medico se notate ulcere o ferite aperte, portate il paziente in Pronto Soccorso se presenta sintomi di infezione come:
- febbre,
- suppurazione dalla ferita (comparsa di pus),
- cattivo odore proveniente dalla lesione,
- aumento della temperatura e del rossore nella pelle circostante.
DIAGNOSI
Le piaghe da decubito sono facilmente riconoscibili già dai primi stadi, ma il medico probabilmente vi prescriverà degli esami del sangue per controllare lo stato di salute generale. A seconda delle circostanze, potreste dover effettuare altri esami.
Se avete una lesione che non guarisce, nemmeno con una terapia intensiva, oppure se soffrite di piaghe da decubito croniche, il medico potrebbe decidere di prelevare un minuscolo campione di tessuto cutaneo che verrà analizzato per individuare eventuali batteri o funghi; inoltre potranno essere evidenziati i sintomi del tumore, eventualità purtroppo possibile nei pazienti affetti da lesioni alla pelle che non guariscono.
CURA E TERAPIA
La terapia delle piaghe da decubito è piuttosto impegnativa. Le lesioni aperte faticano a guarire e, poiché la pelle e gli altri tessuti sono già stati danneggiati o distrutti, la guarigione non è mai perfetta.
Affrontare i molteplici aspetti della cura delle piaghe da decubito, compresi quelli emotivi, richiede un approccio multidisciplinare. Probabilmente sarete affidati agli infermieri e al vostro medico di famiglia, e magari anche a un assistente sociale e a un fisioterapista. Se il problema è rappresentato dall’incontinenza, vi sarà utile consultare un urologo o un gastroenterologo. Se dovesse rivelarsi necessario l’intervento chirurgico, potrebbero essere coinvolti anche il neurochirurgo, il chirurgo ortopedico e il chirurgo plastico.
Il trattamento delle piaghe da decubito varia secondo la categoria della lesione. Può comportare il cambiamento periodico della posizione, l’adozione di materassi speciali e medicazioni per alleviare la pressione o proteggere la pelle. In alcuni casi, può essere necessario l’intervento chirurgico.
Modifica della posizione
È importante evitare di applicare pressione sulle aree vulnerabili alle piaghe da decubito o nei punti già colpiti. Muoversi e cambiare regolarmente posizione aiuta a prevenire lo sviluppo delle piaghe e allevia la pressione su quelle già formate.
Una volta stabilito il livello di rischio del paziente, il team di cura stabilisce un programma di riposizionamento, che prescrive la frequenza dei cambiamenti di posizione. In alcuni soggetti può essere necessario uno spostamento anche ogni 15 minuti. In altri, può bastare un cambiamento di posizione ogni due ore.
Materassi e cuscini
E' importante fornire alla persona un supporto morbido, in cui le parti del corpo affondino senza mai essere compresse permettendo così una buona circolazione del sangue.
Esiste un’intera gamma di materassi e cuscini speciali che possono alleviare la pressione sulle parti vulnerabili del corpo. I modelli adeguati alle proprie condizioni vanno individuati con l’aiuto del personale sanitario.
Creme e unguenti
Preparazioni topiche, come creme e unguenti, che possono essere impiegate per favorire la guarigione e impedire ulteriori danni tessutali.
Antibiotici
Di base, non vengono prescritti antibiotici per le piaghe da decubito. Vengono somministrati solo per trattare le piaghe infette e prevenire la diffusione dell’infezione.
Le creme antisettiche possono essere applicate direttamente sulle piaghe per eliminare eventuali batteri.
PREVENZIONE
Secondo gli esperti, la prevenzione è fondamentale e spesso soggettiva ed individuale.
Modifica della posizione
Cambiare posizione regolarmente e frequentemente è uno dei modi più efficaci per evitare le piaghe da decubito. Se la piaga si è già formata il movimento regolare aiuterà a evitare ulteriori pressioni sull’area interessata, favorendone al contempo le possibilità di guarigione.
Alimentazione
Una dieta sana ed equilibrata, con sufficienti proteine e una giusta varietà di vitamine e minerali, può aiutare a evitare danni alla pelle e velocizzare la guarigione.
Controllo della pelle
E' importante il controllo della pelle su base giornaliera, per intercettare un qualunque segno d’insorgenza, come aree di pelle arrossate.